
專科醫療
內科
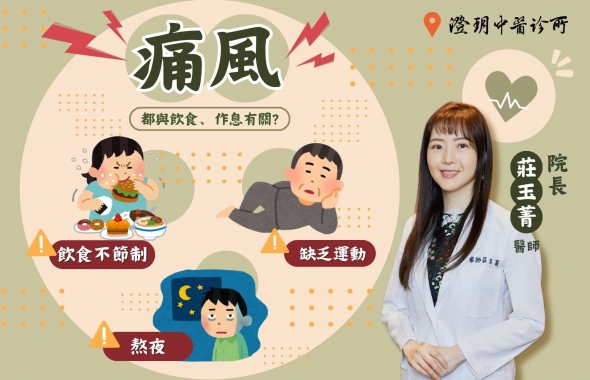
痛風|澄玥中醫 院長 莊玉菁醫師
痛風的原因有很多,最常見的是飲食不節制,造成身體新陳代謝無法負擔。例如連續幾餐的大魚大肉、飲酒、高普林食物高普林食物等,都易養成痛風體質,很少人是因為吃健康便當或高纖得到痛風。
再來是新陳代謝的問題,熬夜、無運動習慣等,都是現代人新陳代謝下降的原因。本來20多歲是新陳代謝高的年齡,但如果從國中就過12點睡,常常喝含糖冷飲,不運動;基本上,20歲後,新陳代謝就會掉到接近30歲的狀態。新陳代謝下降,最明顯的就是水腫、易胖、大吃大喝後突然關節痛等。
若飲食、生活習慣如上所述,那你就是隱藏性痛風體質,也就是正在往痛風這條路邁進。
痛風是尿酸代謝異常的警訊。食物分解後會釋出原本DNA的組成『普林』,『普林』代謝後會形成尿酸,尿酸沉積過多便會引起痛風。往前推論,尿酸會在體內沉積過多,非常有可能是吃了超過身體負荷的食物,亦即吃了新陳代謝無法排除的量,才會形成疾病。痛風的疼痛指數可達6級以上,非常讓人困擾,大部分民眾通常是在痛風找上門才驚覺。值得注意的是,近年來飲食文化改變,痛風年齡層逐漸下降,20歲以下得到痛風已時有所聞,今年2024年最新統計數據,40歲以下痛風患者已超過總痛風人數的一半!

之前有個案例,患者為8歲幼童,家人常常讓他吃滷肉飯,結果BMI≧27,家人發現其跛行後帶去檢查,才發現是痛風,另外,也發現該名幼童有其他慢性病。
痛風是心血管疾病的高危險群,若大吃大喝得到了痛風,下一個階段要擔心的,可能是高血壓、高血脂、糖尿病、腎臟疾病、腦血管或心血管疾病等。像上述幼童,他就合併有其他慢性病。因此,控制好尿酸值,才能遠離痛風之外的其他疾病發生。
若急性痛風變成慢性痛風,其控制就必須更謹慎。另一個例子,某患者一天突然高燒,四肢多處關節急性腫痛,因無法行動而就醫,檢查結果是慢性痛風關節炎合併腎結石引發急性腎盂腎炎及敗血症。之後還呈現急性腎衰竭,多種電解質失調。一旦病程進入慢性期,就建議長期中醫調理。
民眾對痛風的認知,大多在於『海鮮吃多會痛風』,其實各種高普林的食物都要注意,充滿海鮮的痛風鍋只是其中之一,動物內臟、肉汁等肉類相關食物,也要注意普林含量,尤其是紅肉。啤酒等酒精類飲品或飲料中的果糖,都會生成大量尿酸,造成高尿酸血症。
其他食材像是菠菜、菇類、花生、腰果等堅果類,還有優酪乳等酵母類,這些也都含有較多普林,只是和海鮮、紅肉等相比較低,且考量對健康來說,這些食物是利大於弊,因此建議適度食用。若是檢查已經確認有痛風,就需與醫師、營養師了解當前自己的狀態,有哪些可以吃、那些需要避免。

從臨床上觀察,四肢容易冰冷、時常備感壓力、飲食較無控制、肥胖體重過重,這4類人較有可能經由飲食或生活習慣誘發痛風。
四肢容易冰冷:
這通常意味著代謝循環較差,於女性來說,也常會有明顯的經痛。循環不佳,若未注意節制飲食,自然也會影響尿酸代謝。
時常備感壓力:
壓力大的人,若因過度緊張、焦慮,會造成陽氣閉鬱的體質,身體機能的運作會下降,舉例來說,有些人過度焦慮,血管會異常收縮,使得末梢血循變差,引起頭痛或手足部循環下降,若身體有尿酸堆積,這些末梢部位較易出現關節痛。又有些人為了緩解壓力,以進食來紓壓,過度暴飲暴食,也會造成尿酸代謝異常。
飲食較無控制:
這類人不論開心與否,長期大魚大肉,膏粱厚味,容易吃下大量普林,增加身體尿酸代謝的負擔,此族群常在某次過度飲食後突然爆發痛風。
肥胖體重過重:
肥胖大多是飲食無控制所呈現的結果,但也有部分人士是內分泌失調所造成的。肥胖常會伴隨三高、腎臟病、腦、心血管疾病,而痛風也是其中常見的疾病之一。因此,減重是這類人改善體質的重要條件,若體重減輕10-20%,對於慢性痛風的人來說,急性的發生率就會降低很多。
除了上述的特殊體質,生活上缺乏運動、作息不佳、睡眠品質差、不常喝水等,都是影響的尿酸代謝的要素。
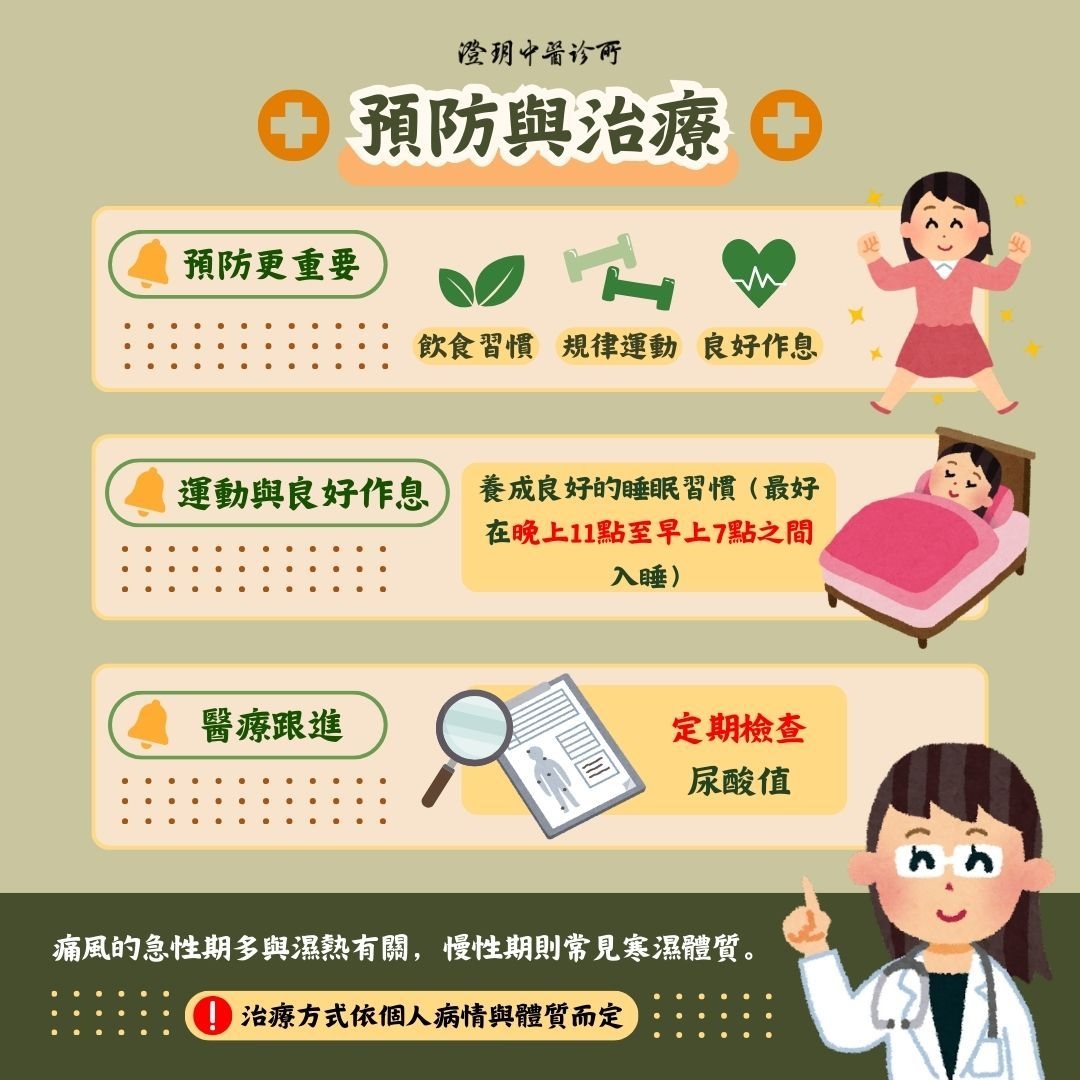
預防比治療更重要!
尤其是前述提到容易得到痛風的族群,更要小心!平常記得補充水分,控制飲食,減少高普林的風險食品,日常可透過運動、培養興趣等紓解壓力。維持良好作息,避免日夜顛倒,夜間11點至早上7點為最佳睡眠時間。引起痛風的原因不只是海鮮、紅肉,生活習慣的各項細節都需留意。
痛風可分為急性、慢性,以中醫觀點可歸納成不同證型,大方向來看,急性多有濕熱,慢性常見寒濕,兩種不同比例混合的體質亦有不少,治療方式因人、因證型而異,需要醫師仔細診斷,方能給予適當藥物或針灸治療。若檢查出尿酸值超標,有痛風,應定期追蹤檢查與調理體質,按醫囑服藥;慢性期期間,若尿酸值未回到正常值,沒有症狀也要按時服藥,以免復發變成急性期。
本文僅供學術參考和交流,如需引用請註明出處,謝謝!